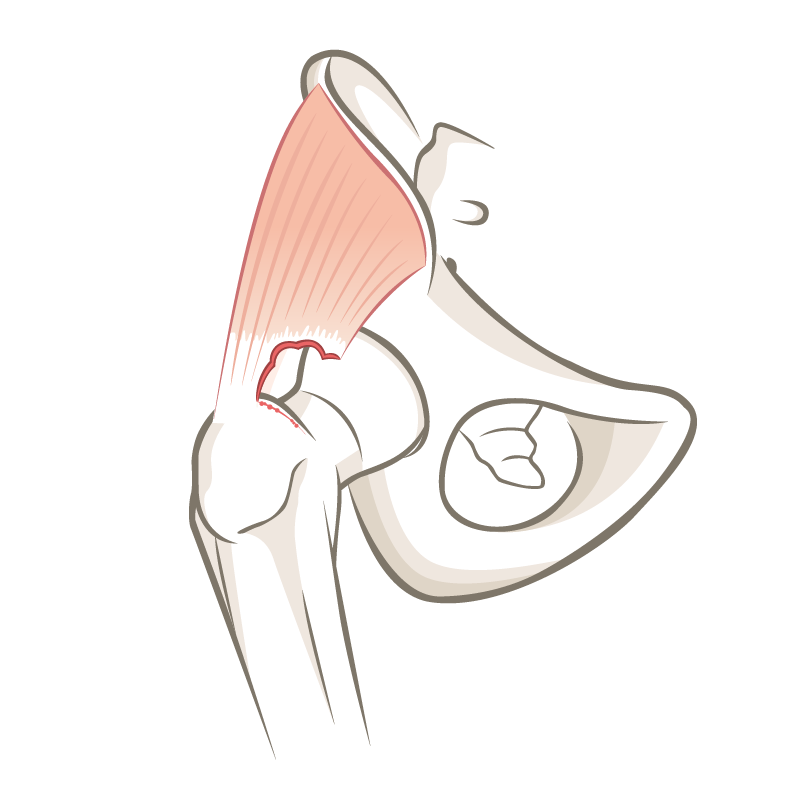
Hüftarthroskopie
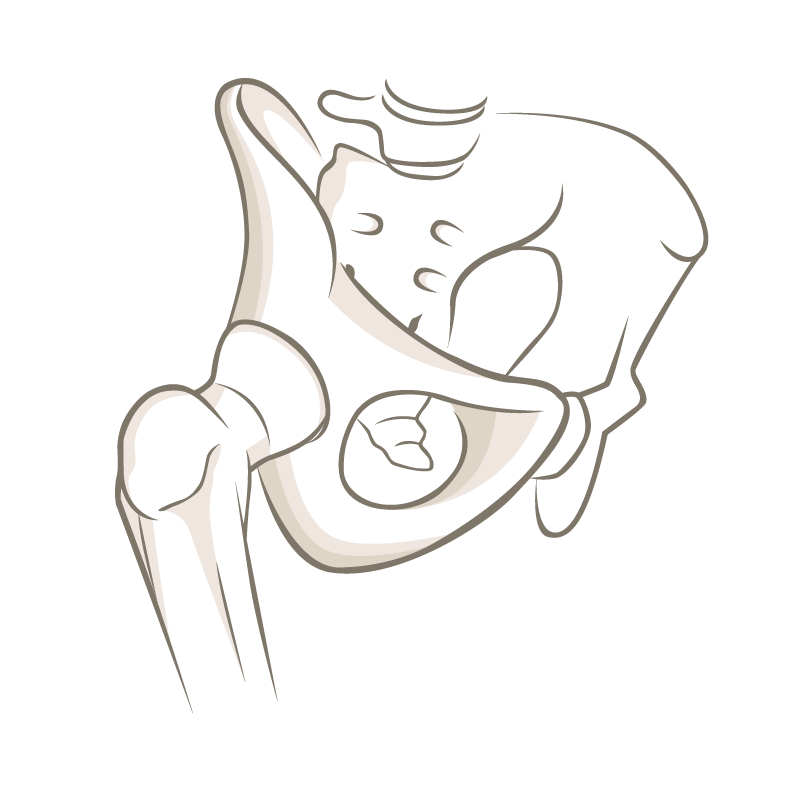
Die Hüftarthroskopie ist mittlerweile eine etablierte Operation um das Hüftgelenk schonend minimal invasiv zu spiegeln und Formstörungen zu beheben, die Gelenkslippe zu nähen oder Fremdkörper zu bergen.
Die Operation wird in einer Schlüsselloch Technik arthroskopisch mit meist 4 kleinen Hautschnitten durchgeführt und dauert ca. 90min. Es ist ein Spitalaufenthalt von meist 2 Nächten erforderlich.

Hüftarthroskopie
Schlüsselloch-Technik
Die Hüftarthroskopie wurde anfang der 2000er Jahre zunehmend durchgeführt weil dann das sogenannte Hüftimpingement ebenfalls erstmals beschrieben wurde. Es ist eine schonende minimal-invasive „Schlüsselloch-Technik“ die es erlaubt das Hüftgelenk durch kleine Hautschnitte zu spiegeln. Das hat den Vorteil einer rascheren Nachbehandlung und Zurückkehren in Alltag und Sport. PD Dr. med. Stefan Rahm ist ein ausgewiesener Spezialist auf diesem Gebiet mit mehreren 100 von ihm ausgeführten Hüftarthroskopien.
Der häufigste Grund eine Hüftarthroskopie durchzuführen ist ein Hüftimpingement. Andere Gründe sind Labrumschäden aufgrund eines sogenannten Pfannenrandsyndromes bei grenzwertiger Hüftdysplasie oder einer Überlastung des vorderen Pfannenrandes bei erhöhter femoraler Torsion.
In seltenen Situationen, mit einer stark verminderter femoraler Torsion (Verdrehung des Oberschenkels nach hinten), muss in der gleichen Sitzung der Hüftarthroskopie eine sogenannte subtrochantäre Rotationsosteotomie (gezielte Knochendurchtrennung unterhalb des kleinen Rollhügels vom Oberschenkel) durchgeführt werden um das Hüftimpingement ursächlich zu beheben.
Ist die Indikation gestellt und wurden alle Fragen mit Ihrem Operateur beantwortet wird ein Operationstermin zusammen festgelegt.
Normalerweise ist am Eintrittstag direkt die Operation, die ca. 90min dauert. Es ist zwingend eine Vollnarkose nötig, weil die Muskulatur maximal relaxiert werden muss.
Operationsschritte
Als erstes wird das zu operierende Bein in Streckung und sorgfältig auf Zug gebracht. So wird Platz geschaffen um im Hüftgelenk mit der Optik (Kamera) und Instrumenten zu arbeiten. Danach wird unter Kontrolle eines mobilen Röntgengerätes (Bildwandler) präzise und schonend die Optik ins Gelenk eingeführt. Dies über einen ca. 1cm kleinen Schnitt.
Weitere 3 ca. 1cm kleine Hautschnitte werden benötigt für das Operieren mit den Instrumenten, um zuerst die Gelenklippe optimal zu formen, ggf. Knochen an der Hüftpfanne abzutragen und dann die Gelenklippe anzunähen. Meist werden dazu 3 Knochenanker aus PEEK (Spezialkunststoff) verwendet.
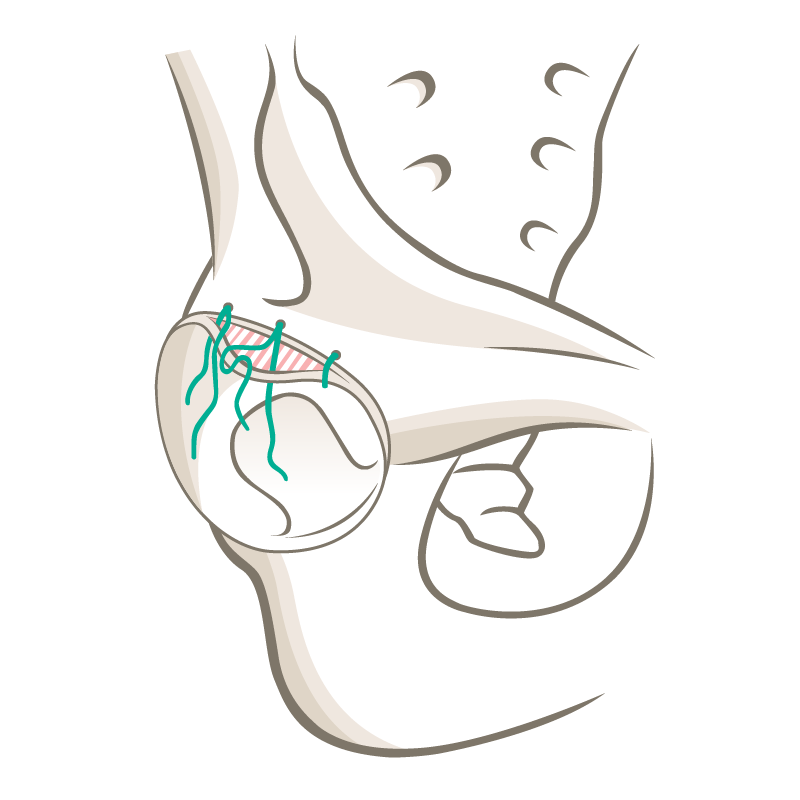
Im Anschluss wird der Zug vom Bein gelockert und die Hüfte etwas in Beugung gebracht, um dann die CAM-Deformität zu begutachten und mit einer Knochenfräse zu korrigieren. Während der Operation kann immer wieder überprüft werden ob das zu frühe Anschlagen am Pfannenrand noch vorhanden ist mit dem Ziel, am Ende der Operation eine individuell perfekte Korrektur für den Patienten durchgeführt zu haben.
Nachbehandlung
Der Hospitalisationsaufenthalt beträgt in der Regel 2 Tage. Die Nachbehandlung besteht aus zwei Gehstöcken mit erlaubter Vollbelastung für 6 Wochen. In diesen ersten 6 Wochen benötigt der Patient einen Hometrainer (Fahrradergometer) und sollte ca. 3mal täglich für 15 min mit nur einem Führungswiderstand das Hüftgelenk durchbewegen.
Nach 6 Wochen gibt es eine Röntgenkontrolle beim Operateur und danach dürfen die Stöcke weggelassen werden und ein gezieltes Kraftaufbauprogramm mit Hilfe der Physiotherapie sollte beginnen.
Nach 12 Wochen darf mit dem Stop- und Go Sport langsam wieder begonnen werden.
Chirurgische Hüftluxation
Chirurgische Hüftgelenksluxation
Für die meisten Fälle eines Hüftimpingements wurde die chirurgische Hüftluxation abgelöst durch die Hüftarthroskopie. In bestimmten Fällen (z.B. bei Knorpelschäden oder speziellen Fehlformen) ist aber auch noch heutzutage die chirurgische Hüftluxation notwendig um die Problematik zu beheben.
Um die Durchblutung des Oberschenkelkopfes nicht zu gefährden benötigt man eine sogenannte Trochanter-Osteotomie (gezielte knöcherne Durchtrennung des grossen Rollhügels). Am Trochanter major (grossen Rollhügel) setzt die seitliche und wichtigste Hüftmuskulatur an. Die wird durch die knöcherne Ablösung nicht beeinträchtigt. Am Ende der Operation muss aber der grosse Rollhügel wieder mit Schrauben befestigt werden. Damit dieser danach perfekt wieder zusammenwächst ist eine Teilbelastung von ca. 8 Wochen nötig.
Ist die Indikation gestellt und wurden alle Fragen mit Ihrem Operateur beantwortet wird ein Operationstermin zusammen festgelegt.
Normalerweise ist am Eintrittstag direkt die Operation, die ca. 90min dauert.
Operationsschritte
Der Patient liegt in einer Seitenlage. Es erfolgt einen Hautschnitt über dem grossen Rollhügel entlang dem Oberschenkel. Der grosse Rollhügel wird gezielt durchtrennt und die Gelenkkapsel eröffnet. Dann das Hüftgelenk schonend ausgekugelt. So ist die Sicht auf die Gelenkpfanne und 360° um den Oberschenkelkopf gewährleistet ohne, dass die Durchblutung des Oberschenkelkopfes gefährdet ist. Es ist dann möglich Knorpelchirurgie durchzuführen und allenfalls eine sogenannte AMIC Plastik durchzuführen.
AMIC steht für Autologe Matrixinduzierte Chondrogenese. Die Gelenkslippe kann wie bei der Arthroskopie optimal eingesehen und bei einem Riss wieder angenäht werden. Zudem kann sehr gut und schonend rund um die Gelenkspfanne Knochen abgetragen werden um so eine optimale Pfanne zu rekonstruieren.
Auch oberschenkelseitig kann sehr gut die Fehlform (CAM-Deformität) eingesehen und korrigiert werden. Danach wird der Hüftkopf wieder eingerenkt und die Kapsel verschlossen. Dann folgt die Refixation des grossen Rollhügels typtischerweise mit zwei Schrauben bevor die unteren Schichten (Fascien) und die Haut wieder verschlossen wird.
Nachbehandlung
Die Nachbehandlung besteht aus zwei Gehstöcken mit Teilbelastung von 15 kg für 6 Wochen. In diesen ersten 6 Wochen benötigt der Patient einen Hometrainer (Fahrradergometer) und sollte ca. 3mal täglich für 15 min mit nur einem Führungswiderstand das Hüftgelenk durchbewegen. Nach 6 Wochen gibt es eine klinische und Röntgenkontrolle beim Operateur und danach darf zunehmend mehr belastet werden bis nach ca. 8–10 Wochen die Stöcke weggelassen werden dürfen. Es folgt ein gezieltes Kraftaufbauprogramm mit Hilfe der Physiotherapie.
Nach 12 Wochen darf mit richtigem Krafttraining wieder begonnen werden und zunehmend leichten Sport ausgeübt werden. Stop-and Go Sport sollte erst nach ca. 4 Monaten wieder begonnen werden.
Hüftimpingement
Symptome
Die typischen Symptome sind Schmerzen oder ein Druckgefühl in der Leistengegend. Diese Schmerzen treten anfangs nur bei Belastung (typisch sind Sportarten wie Fussball, Hockey oder Kampfsportarten mit Beinkicks) und später auch beim längeren Sitzen in tiefer Hüftbeugung oder einfach in Ruhe auf.
Symptome
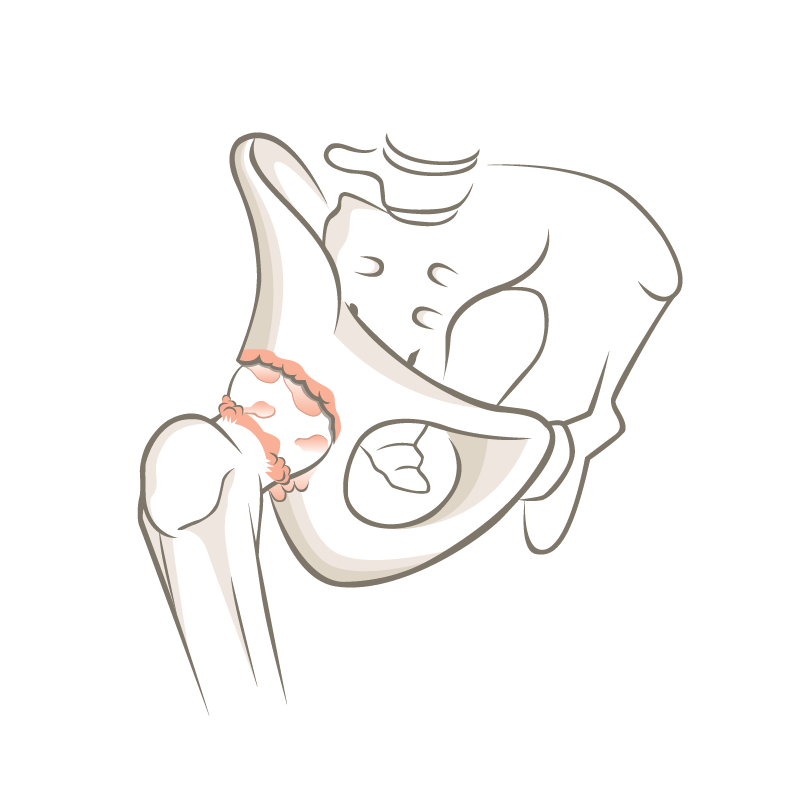
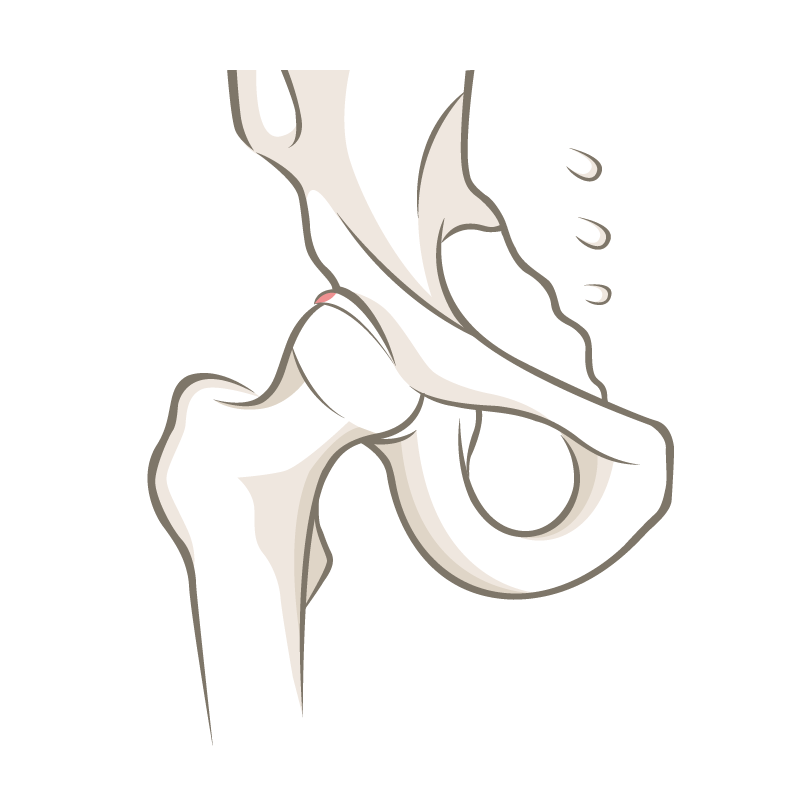
Die optimale Anatomie des Hüftgelenks hat einen komplett runden Oberschenkelkopf und eine korrekt den Kopf einfassende Pfanne, die nach vorne geneigt ist. Dies ermöglicht eine freie Beweglichkeit im Alltag und während des Sportes. Einerseits kann die Problematik am Oberschenkelkopf-Halsübergang auftreten. Dies ist dann der Fall wenn der Kopf eher eine ovale Form hat mit zu viel Knochen meist im vorderen Bereich. Das nennt man CAM-Deformität. CAM kommt aus dem Englischen und bedeutet Nockenwelle. Da der Kopf nicht rund ist drückt dieser ovale Anteil bei einer tiefen Hüftbeugung und zusätzlicher Innendrehung im Hüftgelenk in die Pfanne und schlägt dort zu früh an und schränkt die Hüftbeweglichkeit ein.
Andererseits kann die Problematik am Oberschenkelknochen auch darin liegen, dass der Oberschenkelhals zu stark nach hinten gedreht ist. Dies nennt man eine verminderte femorale Torsion oder eben Verdrehung. Gelentlich muss auch das chirurgisch angegangen werden. (siehe auch femorale subtrochantäre Osteotomie)
Weiter kann die Problematik pfannenseitig auftreten. Die Hüftgelenkspfanne kann gesamthaft den Kopf zu stark einfassen oder eher nach hinten geschwenkt sein und so eine zu starke vordere Einfassung haben. Diese Fehlformen nennt man Pincer-Impingement. Pincer kommt auch aus dem Englischen und bedeutet Kneif- oder Beisszange. Am häufigsten ist das sogenannte gemischte Impingement was heisst, dass die Hüfte beidseitig (Hüftkopf und Pfanne) eine Fehlform aufweist.
Der genaue Entstehungsmechanismus dieser Fehlformen (Deformitäten) ist bis heute nicht bekannt. Es gibt Anhaltspunkte dafür, dass hohe Belastungen (z.B. Eishockey) im kindes- und jugendlichen Alter einen Risikofaktor darstellen. Man nimmt an, dass die hohen Belastungen aufs wachsende Hüftgelenk, die Wachstumsfuge beeinflusst und so die CAM-Deformität entstehen kann. Weiter spielt die Gelenkkapsel bzw. das Bindegewebe rund um Hüfte eine gewisse Rolle.
Diagnosestellung
Hierfür brauchen wir als Hüftspezialisten eine Sprechstunde, in der die Patientenbeschwerden zur Sprache kommen, eine klinische Untersuchung des Hüftgelenks und ein konventionelles Röntgenbild in zwei Ebenen. Danach führt man meist in einem weiteren Schritt eine MRI mit Kontrastmittel im Gelenk durch um den Gelenksknorpel, die Gelenkslippe und die femorale Torsion zu evaluieren.
Das wichtigste des Gelenks, ist der Gelenksknorpel und der Zeitpunkt einer Hüftarthroskopie ist individuell mit dem Patienten zu besprechen und abhängig vor allem vom Leidensdruck aber auch vom Zustand des Gelenkknorpels und vom Alter des Patienten.
Konservative Therapie
Die erste Massnahme ist die Belastungsreduktion, d.h. das Reduzieren der raschen Bewegungen, die den Schmerz auslösen. Häufig würde das aber für die meist sehr jungen Patienten bedeuten, dass er oder sie mit ihrem geliebten Sport (Fussball, Hockey oder Kampfsport etc.) aufhören müsste. Falls dies eine Option ist, können die Beschwerden von alleine wieder verschwinden.
Eine weitere Behandlung ist das Kräftigen der Rumpfmuskulatur mit Hilfe einer gezielten Physiotherapie, um die Beckenposition zu verändern. Wissenschaftliche Arbeiten, die hier einen klaren Erfolg zeigen fehlen zum jetzigen Zeitpunkt. Infiltrationen mit Kortison können ebenfalls eingesetzt werden und führen gelegentlich zu mehrmonatiger Besserung der Beschwerden.
Operative Therapie
Grundsätzlich gibt es zwei Möglichkeiten das Hüftimpingement zu behandeln. Die offene Chirurgie, die chirurgische Hüftluxation und die arthroskopische Chirurgie, die Hüftarthroskopie. Die chirurgische Hüftluxation hat den Nachteil der viel grösseren Narbe und v.a. die Tatsache, dass der grosse Rollhügel (Trochanter major) für den Zugang abgetrennt und wieder angeschraubt werden muss. Das bedeutet, dass die Nachbehandlung eine Teilbelastung an zwei Gehstöcken für 8–10 Wochen benötigt.
Chirurgische Hüftluxation
Es gibt aber Situationen (z.B. bei höhergradigen Knorpelschäden oder einer extremen Pincer-Hüfte) bei denen eine Hüftarthroskopie weniger erfolgreich ist.
Hüftarthroskopie
In den meisten Fällen kann aber heutzutage das Problem arthroskopisch optimal gelöst werden. Die optimale Situation für ein perfektes Ergebnis nach der Hüftarthroskopie ist ein junger Patient mit deutlicher Deformität und noch keinen Knorpelschäden im Hüftgelenk mit einem hohen Leidensdruck. Häufig ist es im individuellen Fall nicht so eindeutig wie gerade geschildert und es braucht deswegen eine ausführliche Aufklärung über die Erfolgsaussichten dieser Operation.
Die Hüftarthroskopie ist mittlerweile eine etablierte Operation um das Hüftimpingement zuverlässig zu behandeln.
Die Operation wird in einer Schlüsselloch Technik (minimal invasiv) arthroskopisch mit meist 4 kleinen Hautschnitten durchgeführt und dauert ca. 90min. Es ist ein Spitalaufenthalt von meist 2 Nächten erforderlich.